Paradontoza, czyli zapalenie przyzębia może prowadzić do rozchwiania i wypadania zębów. Nie można jej lekceważyć ponieważ w zaawansowanej postaci jest bardzo trudna do opanowania. Leczenie paradontozy, Grójec, Warszawa czy to Kraków – polega na tym samym: trzeba regularnie usuwać kamień nazębny oraz dbać o higienę jamy ustnej. A w zaawansowanych przypadkach konieczny jest kiretaż, czyli oczyszczenie powierzchni korzenia i zastosowanie uzupełnień w kości przy wykorzystaniu materiałów kościozastępczych.
Paradontoza: przyczyny
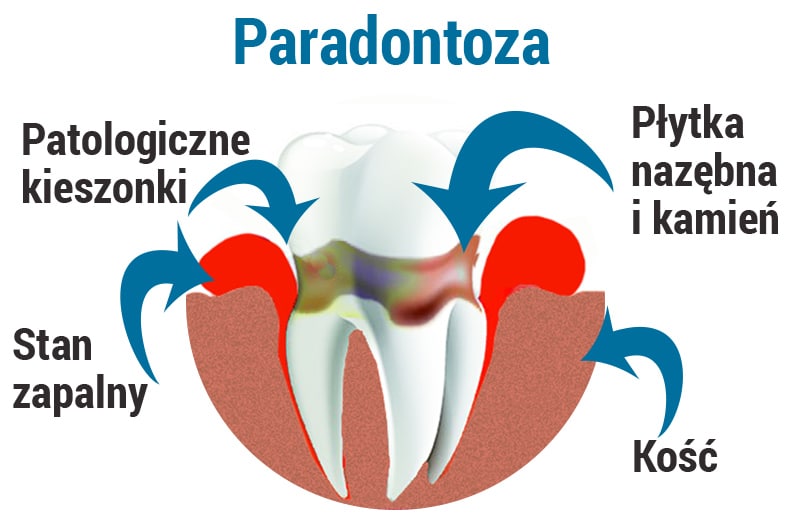
Jedną z głównych przyczyn stanu zapalnego, skutkującego paradontozą jest nagromadzenie kamienia nazębnego. W wyniku rozrostu kamienia bakterie atakują kieszonki dziąsłowe, czyli obszar między dziąsłem, a zębem. Długotrwały stan zapalny kieszonek powoduje, że tworzą się tzw. kieszenie patologiczne. Na skutek tego procesu zanikają dziąsła i szyjki zębów zostają obnażone. Dalej ubywa kości wyrostka zębodołowego, a więc kości dookoła zębów.
Jednym z czynników najbardziej zwiększających ryzyko paradontozy jest palenie papierosów. Wg opublikowanych w 2004 roku wyników badań doktora Jana Bergstroma ze Szwecji, ryzyko rozwoju paradontozy u palaczy jest od 5 do aż 20 (!) razy wyższe niż u osób niepalących. Im więcej wypalanych papierosów dziennie i im dłuższy „staż” palenia, tym ryzyko wyższe. Dodatkowo, ryzyko paradontozy dotyczy także palaczy biernych, czyli osób często przebywających w towarzystwie palących.
Wpływ na rozwój paradontozy może mieć też wada zgryzu – np. stłoczone zęby, które trudniej dokładnie czyścić. Dotyczy to zwłaszcza trudności w oczyszczaniu przestrzeni międzyzębowych. Leczenie ortodontyczne to zatem nie tylko kwestia poprawy estetyki naszego uśmiechu, ale także zapobieganie chorobom.
Czy geny wpływają na powstawanie paradontozy?
Na rozwój paradontozy mogą wpływać także czynniki genetyczne. Nasze geny mogą mieć m.in. wpływ na PH w jamie ustnej, a to z kolei determinuje tempo przyrastania płytki nazębnej i kamienia. Genetycznie uwarunkowana jest również ilość i jakość czynników prozapalnych, a więc czynników, które przy braku odpowiednio wcześnie rozpoczętego leczenia przyspieszają postęp paradontozy. Należy jednak zauważyć, że wpływ genetyki można znacząco ograniczyć dzięki właściwej higienie jamy ustnej oraz czyszczeniu zębów z kamienia, co pozwala przeciwdziałać odkładaniu się płytki.
Na paradontozę wpływają wszelkie stany organizmu skutkujące większą podatnością na stany zapalne w związku z obniżeniem odporności. Narażeni są na nią szczególnie pacjenci walczący z chorobami układu immunologicznego (np. białaczka, AIDS). Podatność na stany zapalne może powodować też cukrzyca oraz wszelkie zaburzenia metaboliczne lub stany niedożywienia w przypadku ubogiej diety, niedoboru witamin, anoreksji.
Największy wpływ na powstawanie lub powstrzymywanie paradontozy mamy my sami. Powinniśmy nie tylko dbać o higienę jamy ustnej, ale także kontrolować swój stan zdrowia, aby odpowiednio wcześnie podjąć leczenie choćby w przypadku cukrzycy czy chorób układu immunologicznego.
Paradontoza: objawy
Objawy paradontozy to w stadium początkowym obrzęk oraz krwawienie. Często pojawia się też nieprzyjemny zapach z ust, co wynika po części ze stanu zapalnego i gromadzenia się resztek żywności w patologicznych, głębokich kieszonkach, a po części z tego, że pacjent, któremu krwawią dziąsła obawia się ich dotykać i trudno my dokładnie umyć zęby. Na skutek odsłaniania szyjek i korzeni zębów wzmaga się też wrażliwość pacjenta na chłodne i ciepłe pokarmy.
W przebiegu paradontozy dziąsła nie bolą (wyjątkiem są przypadki, gdy ropieją). Najwyraźniejszy objaw to krwawienie w trakcie mycia i samoistne obniżanie dziąseł oraz powodowane tym odsłanianie szyjek zębowych. Kolejna faza to rozchwianie zębów a następnie ich utrata. Jak widać konsekwencje zaniedbań mogą być bardzo nieprzyjemne, toteż leczenie paradontozy należy zacząć jak najszybciej.
Leczenie paradontozy
W przypadku łagodnych zmian, kiedy linia dziąseł nie jest zbyt mocno oddalona od zębów i nie odsłania korzeni, dentysta usuwa kamień nazębny. Gdy dziąsła są już bardzo obniżone lub trwa przewlekły stan zapalny w patologicznych kieszonkach zębowych, samo usunięcie kamienia nie wystarczy. W wielu przypadkach konieczne jest zregenerowanie tkanek poprzez interwencję chirurgiczną. Współczesna chirurgia stomatologiczna stwarza możliwości skorygowania dziąseł oraz naprawy ubytków kości.
Zabiegiem stosowanym często w leczeniu paradontozy jest kiretaż. Wyróżniamy dwa jego rodzaje: kiretaż zamknięty oraz kiretaż otwarty. Zabieg w obu przypadkach ma na celu oczyszczenie korzenia zęba i wyeliminowanie stanu zapalnego w kieszonkach.
Kiretaż zamknięty polega na oczyszczeniu korzenia bez rozcinania dziąsła. Stomatolog stosuje znieczulenie, a następnie odsuwa płat dziąsła i czyści znajdujący się pod nim korzeń zęba. Kiretaż otwarty wiąże się z nacięciem dziąsła i jest stosowany wtedy, gdy kieszonki zębowe są tak głębokie, że nie można oczyścić korzenia w ramach kiretażu zamkniętego. Po zakończeniu zabiegu, prowadzonego w znieczuleniu, dentysta zakłada na dziąśle szwy, które usuwane są po kilku dniach.
Paradontoza – zapobieganie
Leczenie paradontozy jest niełatwe i dlatego najważniejsze jest jej przeciwdziałanie. Najważniejsze w zapobieganiu paradontozie jest usuwanie kamienia nazębnego. Jego odkładanie się zależy nie tylko od tego jak dokładnie czyścimy zęby, ale także od naszych indywidualnych właściwości śliny, typu diety oraz stosowania używek – np. kawy czy papierosów. W przypadku większości osób wystarczy raz w roku poddać się zabiegowi usuwania kamienia u dentysty. Warto też rozważyć rzucenie palenia.

Autor: lek. dent. Szymon Chełstowski
W gabinecie TWÓJ DENTYSTA doktor zajmuje się chirurgią stomatologiczną, implantologią, protetyką i stomatologią zachowawczą.